"HIV and antibodies, HIV viral life cycle, illustration" di David S. Goodsell. Credit: David S. Goodsell, The Scripps Research Institute. CC BY
Basterebbe la battuta di Anthony S. Fauci (direttore NIAID) in apertura del workshop “HIV Persistence During Therapy. Reservoirs & Eradication Strategies” (Miami 12-15 dicembre 2017) a riassumere lo stato dell’arte della ricerca sulla Cure (eradicazione del virus da uno o più individui):
“Da un punto di vista della sanità pubblica potremmo dire che la scelta potrebbe presto essere tra assumere una pillola al giorno per il resto della propria vita (per tenere il virus sotto controllo) e il sottoporsi a complessi e costosi trattamenti sperimentali per cercare di eliminare il virus dal proprio corpo....la speranza di vita di un paziente infettato che assuma regolarmente l’attuale terapia antiretrovirale di combinazione (cART) è infatti oggi mediamente di 55 anni, molto simile a quella di una persona non infettata di pari età". Tutto ciò non per sostenere che la ricerca della eradicazione non debba proseguire, ma che la soluzione del problema globale dell’infezione da HIV (che riguarda circa 36 milioni di persone nel mondo) “potrebbe non dipendere da questo obiettivo”.
Forte di un Comitato scientifico internazionale (in cui si contano due italiani: oltre a chi scrive, Andrea Savarino dell’Istituto Superiore di Sanità, ISS, di Roma) che seleziona i contributi più innovativi, il Workshop biennale rappresenta il punto di riferimento per i più importanti ricercatori impegnati nella ricerca sull’eradicazione dell’infezione da HIV, prevalentemente dagli USA ma anche da diversi paesi europei, che spazia dai meccanismi patogenetici alla base della persistenza virale insensibile alla cART (largamente coincidente con i cosiddetti serbatoi o reservoir di cellule latentemente infettate, ovvero portatrici di DNA provirale integrato in grado di generare nuove particelle virali, o virioni, che propagano l’infezione) fino alla sperimentazione di farmaci in grado di “Shock and Kill” (riattivare e uccidere o, comunque, favorire l’eliminazione delle cellule infettate) (1) o “Block and Lock” (2) (all’opposto, silenziare definitivamente le poche cellule infettate in una persona) sia in modelli animali sia nell’uomo (Figura 1).
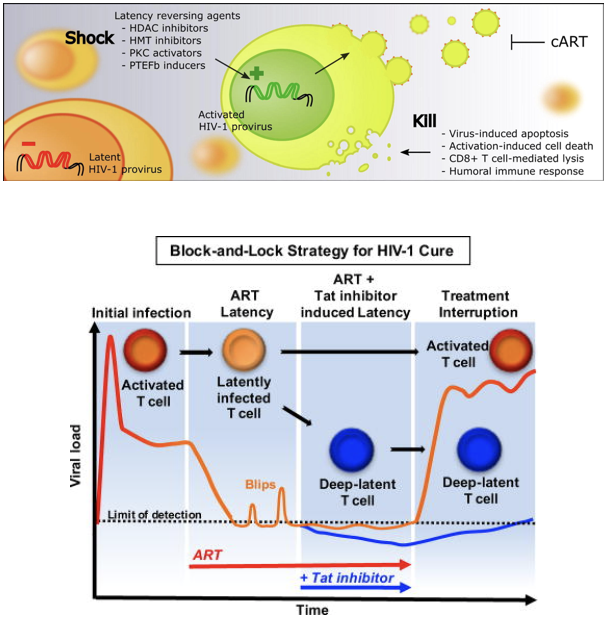
Figura 1. Strategie “Shock and Kill” (1) vs. “Block and Lock” (2) per raggiungere una “Cura Funzionale” [abbattimento della capacità replicativa e della trasmissibilità virale senza dover raggiungere l’eradicazione di HIV-1 (10)].
Nel contesto di una ricchissima sezione dedicata ai poster, non vi è dubbio che la novità più eclatante del momento sia stata la bocciatura, verrebbe d’aggiungere “senz’appello”, della molecola di superficie CD32a quale marcatore distintivo dei linfociti T CD4+ latentemente infettati. Tale scoperta, pubblicata su Nature nel marzo di quest’anno dal gruppo francese guidato da Monsef Benkirane (3) (non presente al meeting pur essendo membro del Comitato Scientifico), identifica questa molecola (che funzionalmente corrisponde al recettore a bassa affinità per la porzione Fc delle immunoglobuline G) quale marcatore in grado di arricchire fino a mille volte la discriminazione tra cellule infettate latentemente e infettate produttivamente. Ben cinque relazioni indipendenti al Workshop hanno smentito quest’osservazione. Anzi, complessivamente sostengono la tesi opposta: la molecola CD32a è molto più associata a cellule attivate e infettate produttivamente che non a quelle portatrici di provirus latente. La spiegazione di questa dicotomia per il momento non c’è, ma al prossimo meeting del CROI (il principale meeting sull’infezione da HIV negli USA in programma tra qualche mese) sono previste ben due sessioni dedicate al CD32a. Vedremo!
Le "riserve" del virus
Il tema centrale dei reservoir e della eradicazione è sostanzialmente diviso in due fazioni disomogenee tra loro per dimensione e per finanziamenti: quella maggioritaria ha come dogma distintivo la centralità dei linfociti T CD4+ come unico tipo cellulare che risponde a tutti i requisiti per contribuire alla costituzione e mantenimento del reservoir virale:
- essere cellule portatrici di provirus latente (ovvero, possedere il DNA virale integrato nel proprio genoma) in grado di produrre virioni infettanti responsabili della ripresa della replicazione virale nella persona infettata (normalmente misurata come “viremia”, cioè n. di copie di RNA virale/ml di sangue);
- essere cellule a lunga vita in grado di proliferare omeostaticamente (cioè in assenza di stimolazione antigenica) a garanzia della sopravvivenza “ad aeternum” dell’infezione;
- essere insensibili agli effetti della cART.
Questo pensiero dominante ha il suo leader di riferimento in Robert Siliciano (Johns Hopkins University, Baltimore, Maryland, USA) che per primo ha dimostrato l’esistenza di un reservoir costituito da linfociti T CD4+ a fenotipo “resting memory” in persone che assumevano le prime terapie di combinazione di farmaci antiretrovirali, fissando quindi i criteri di cui sopra.
La seconda fazione, minoritaria (a cui appartiene il sottoscritto), ritiene che oltre ai linfociti T CD4+anche le cellule mieloidi, e in particolare i macrofagi residenti dei tessuti, debbano essere considerati parte del reservoir virale resistente alla cART, non necessariamente con le stesse caratteristiche biologiche descritte per i linfociti T. Va ricordato a proposito che i lentivirus, la sottofamiglia di retrovirus a cui appartiene HIV, sono noti per il loro tropismo per cellule mieloidi.
Lo stesso Siliciano nel 2013 ha pubblicato un’importante lavoro su Cell identificando un pool cellulare molto superiore per dimensione a quello originalmente descritto dal suo laboratorio e da altri come il reservoir (4). Questo pool addizionale di cellule infettate da virus che, a livello di sequenza, è perfettamente “replication-competent”, non è risvegliabile se non in minima parte dai pur potenti stimoli applicati alle cellule resting, quali combinazioni di anticorpi monoclonali (mAb) anti-CD3+anti-CD28 o mitogeni associati a citochine. La messa a punto di un saggio basato sulla “digital droplet PCR” (definito “IPDA: intact provirus digital assay”) ha permesso di stimare con precisione questo pool supplementare di cellule infettate con una sensibilità di circa 60-100 volte superiore allo standard corrente rappresentateo dal saggio QVOA (“Quantitative Viral Outgrowth Assay”), come riportato al Workshop dallo stesso Siliciano.
Integrazione e clonazione
Un tema “caldo” dal 2014 in poi è la scoperta che l’integrazione di HIV nel genoma umano non solo non avviene in modo casuale, come creduto per molti anni, ma può essere associata all’espansione clonale di cellule infettate dallo stesso provirus, in molti casi difettivo per capacità replicativa, ma in altri invece pienamente capace di sostenere la propagazione virale in caso di riattivazione cellulare (5, 6). Diverse presentazioni, tra cui quella di Ya-Chi Ho (Yale University School of Medicine, New Haven, Connecticut, USA) e di Daniela Cesana (San Raffaele Telethon Institute for Gene Therapy, Milano) hanno portato nuove evidenze di questa modalità d’interazione tra il virus e la cellula ospite. Uno dei siti preferenziali d’integrazione riscontrato dalle due ricercatrici (come già dai lavori citati) è il gene BACH-2, un regolatore trascrizionale associato allo sviluppo di neoplasie, mentre un altro, enfatizzato da Cesana, è STAT5B. Tale gene codifica per un fattore di trascrizione particolarmente espresso in linfociti T a fenotipo “regolatorio” dotati di capacità immunosoppressiva. L’integrazione di HIV comporta in alcuni casi la genesi di trascritti chimerici (parte virus, parte uomo) potenzialmente codificanti proteine funzionali in grado di contribuire alla selezione clonale di cui sopra, come pubblicato recentemente da Cesana e collaboratori (7).
Infezioni latenti o attive
Un contributo molto interessante è stato presentato da Angela Ciuffi (Institute of Microbiology, Università di Losanna, Svizzera) che, utilizzando la tecnologia del “Single cell RNA Seq” in grado di caratterizzare il trascrittoma di singole cellule, ha descritto due popolazioni di cellule latentemente infettate in seguito a infezione in vitro, ma anche direttamente isolate da pazienti infettati: cellule definite “inducible resting”, responsive alla stimolazione cellulare in termini di produzione virale, e altre invece “deep resting” che non producono virus (in analogia con quanto descritto da Siliciano); queste sottopopolazioni cellulari sarebbero anche caratterizzate da un diverso profilo trascrittomico, ha concluso Ciuffi. Mary Kearney (HIV Dynamics and Replication Program, CCR, NCI, Frederick, Maryland, USA) ha studiato con un simile approccio tecnologico la distribuzione di cellule latentemente o attivamente infettate presenti nel sangue e nei linfonodi di alcuni pazienti concludendo che, a sostanziale parità percentuale di cellule infettate (ovvero portatrici di DNA provirale) le cellule dei linfonodi sono più arricchite in cellule trascrizionalmente attive.
Macrofagi cavalli di Troia dell'infezione
Per quanto riguarda il ruolo delle cellule mieloidi lo studio più innovativo presentato al Workshop è stato discusso da Morgane Bomsell (Institut Cochin, Parigi, Francia) che ha caratterizzato il reservoir presente nel pene di persone sieropositive sotto cART a cui l’organo era stato asportato al fine di cambiare la propria identità sessuale. Le cellule portatrici di virus sono state localizzate in prossimità dell’uretra e identificate come macrofagi accumulanti virioni nei cosiddetti “VCC (Virus Containing Compartments)". Tale caratteristica peculiare dei macrofagi ha originalmente suggerito l’ipotesi che queste cellule rappresentino veri “Cavalli di Troia” per il virus, nascondendolo al riconoscimento immunitario e ai farmaci antiretrovirali. La stessa Bomsel ha riportato che una possibile modalità d’infezione dei macrofagi è la fagocitosi di piastrine “infettate” o comunque portatrici di HIV internalizzato, possibilmente derivante dall’infezione dei precursori midollari piastrinici, i megacariociti midollari, che vecchi studi degli anni ’80 e ’90 avevano indicato come possibile bersaglio del virus. Le piastrine, non avendo nucleo, non possono essere considerate una fonte diretta di replicazione virale. Un risvolto interessante dello studio è che Abciximab, un mAb diretto contro la il recettore piastrinico di superficie GpIIb/IIIa, si è dimostrato in grado di interferire con l’internalizzazione piastrinica e, quindi, di prevenire questa modalità d’infezione dei macrofagi, ha concluso Bomsel, sottolineando che il riscontro di piastrine “infettate” è particolarmente alto in soggetti “immunological non responder” ovvero coloro che, pur rispondendo alla cART per soppressione della replicazione virale, non dimostrano un recupero significativo del numero di linfociti T CD4+.
Per quanto riguarda i meccanismi immunologici di controllo del "reservoir" si conferma e rafforza il ruolo delle cellule CD8+, sia di origine linfocitaria, come riportato da Guido Silvestri (Emory University e Yerkes National Primate Research Center, Atlanta, Georgia, USA) (8), che NK/NKT, come discusso da Anthony S. Fauci nel contesto di uno studio recente sul ruolo dell’integrina α4β7 nell’infezione (9). Entrambi gli studi sono stati condotti utilizzando l’infezione sperimentale di primati non umani. Se tale controllo sia espletato mediante funzioni citolitiche o, piuttosto, attraverso l’espressione di citochine o altri fattori non citolitici rimane da stabilirsi.
Animali ancora importanti per testare i farmaci
La modellistica animale si conferma fondamentale anche per lo studio di nuove molecole potenzialmente in grado d’interferire col "reservoir": dalla molecola ibrida eCD4-Ig, discussa da Michael Farzan (The Scripps Research Institute, Jupiter, Florida, USA), alla molecola BIT225, già descritta in precedenti studi di John Wilkinson (Biotron Limited, Sydney, Autralia) come in grado di bloccare selettivamente la replicazione virale in cellule mieloidi e testata in topi umanizzati e infettati, a interleuchina 15 (IL-15) che ha causato una significativa riduzione di cellule esprimenti RNA virale (ma non di quelle portatrici di DNA provirale) nei linfonodi di macachi infettati con SHIV (virus chimerico di HIV e SIV, simian immunodeficiency virus, simile ad HIV-2 e in grado di riprodurre una patologia simile all’AIDS in questi primati) come presentato da George Pavlakis (Vaccine Branch, CCR, NCI, Frederick, Maryland, USA) e, nella variante molecolare ALT-803 (superagonista di IL-15), da Gabriela Webb (Oregon Health and Science University, Beaverton, USA) in macachi infettati da SIV.
Infine, per quanto riguarda la strategia “Block and Lock”, la molecola più avanzata come caratterizzazione molecolare rimane la dideidro-Cortistatina A (dCA), inibitore selettivo della proteina Tat, il più importante transattivatore trascrizionale codificato dal virus, che si è dimostrata in grado d’inibire la riattivazione virale almeno fino a 60 giorni in pazienti che hanno interrotto sperimentalmente l’assunzione di cART, come ha presentato Cari Kessing (The Scripps Research Institute, Jupiter, Florida, USA) che ha recentemente pubblicato queste osservazioni (2).
In Italia il ministero dimentica la ricerca su HIV
Nel frattempo in Italia sono usciti i risultati della Ricerca Finalizzata finanziata dal Ministero della Salute dopo un anno e mezzo dalla sottomissione dei progetti di durata triennale. Confermando, anzi peggiorando, un trend degli ultimi anni (vedi questo articolo e articoli precedenti dell’autore sul tema), sono stati finanziati solo 3 progetti di ricerca su HIV per poco più di un milione di euro (per approfondire leggi qui). Tra questi un progetto dell’ISS sul ruolo della proteina Tat nella costituzione e mantenimento del reservoir virale e uno dedicato al potenziamento della risposta immunitaria in funzione della “Functional Cure”. Peccato che a Miami non vi fosse nessuno a presentare questi studi. Non ci resta che aspettare il prossimo Workshop nel 2019.
Referenze
1. Schwartz C, et al. (2017) On the way to find a cure: Purging latent HIV-1 reservoirs. Biochem Pharmacol 146:10-22.
2. Kessing CF, et al. (2017) In Vivo Suppression of HIV Rebound by Didehydro-Cortistatin A, a "Block-and-Lock" Strategy for HIV-1 Treatment. Cell Rep 21(3):600-611.
3. Descours B, et al. (2017) CD32a is a marker of a CD4 T-cell HIV reservoir harbouring replication-competent proviruses. Nature 543(7646):564-567.
4. Ho YC, et al. (2013) Replication-competent noninduced proviruses in the latent reservoir increase barrier to HIV-1 cure. Cell 155(3):540-551.
5. Maldarelli F, et al. (2014) HIV latency. Specific HIV integration sites are linked to clonal expansion and persistence of infected cells. Science 345(6193):179-183.
6. Wagner TA, et al. (2014) HIV latency. Proliferation of cells with HIV integrated into cancer genes contributes to persistent infection. Science 345(6196):570-573.
7. Cesana D, et al. (2017) HIV-1-mediated insertional activation of STAT5B and BACH2 trigger viral reservoir in T regulatory cells. Nat Commun 8(1):498.
8. Cartwright EK, et al. (2016) CD8(+) Lymphocytes Are Required for Maintaining Viral Suppression in SIV-Infected Macaques Treated with Short-Term Antiretroviral Therapy. Immunity 45(3):656-668.
9. Byrareddy SN, et al. (2016) Sustained virologic control in SIV+ macaques after antiretroviral and alpha4beta7 antibody therapy. Science 354(6309):197-202.
10. Chun TW, Moir S, & Fauci AS (2015) HIV reservoirs as obstacles and opportunities for an HIV cure. Nat Immunol 16(6):584-589.

