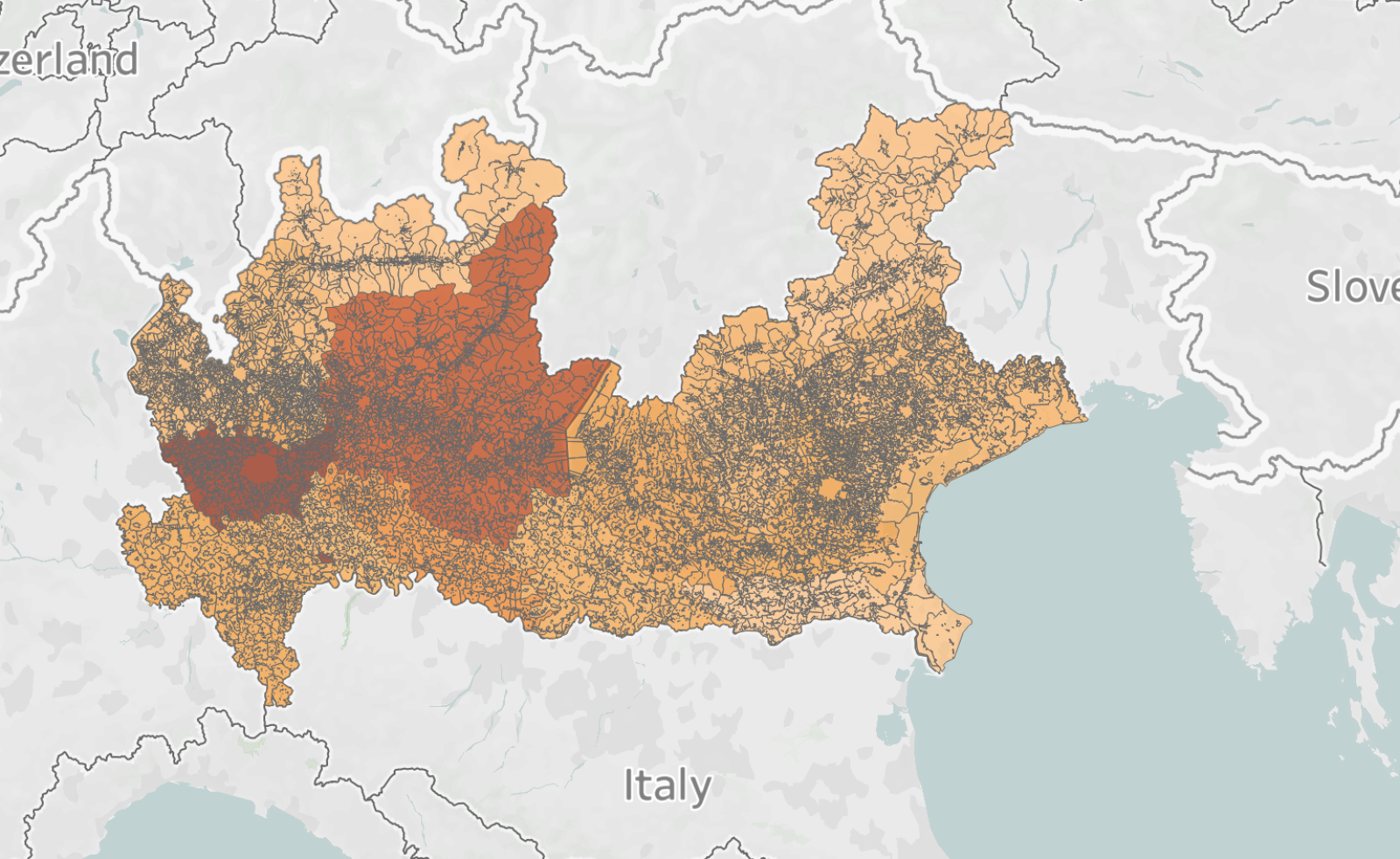
Distribuzione dei casi COVID-19 nelle province di Lombardia e Veneto (al 17 aprile).
Con l'invecchiamento della popolazione italiana e l'aumento dei costi sanitari, negli ultimi due decenni i finanziamenti e il personale dei programmi regionali di sanità pubblica sono diminuiti. L'entità del declino è stata diversa da una regione all'altra e si sono osservate crescenti divergenze tra le regioni per quanto riguarda l'enfasi relativa sulla sanità pubblica o sui servizi di cura. In collaborazione con il settore privato, alcune regioni, tra cui la Lombardia, hanno creato una vasta rete di servizi clinici e ospedalieri, ma hanno diminuito i finanziamenti per le attività di sanità pubblica e i laboratori pubblici. Altre, come il Veneto, hanno continuato a sostenere una forte rete di sanità pubblica con il coinvolgimento della comunità.
La risposta alla pandemia in queste due regioni del Nord Italia, che hanno avuto focolai iniziali quasi simultanei, riflette queste differenze. L'organizzazione dei servizi sanitari in Lombardia e in Veneto, insieme ad altri fattori, ha influenzato gli approcci adottati nelle prime, critiche, settimane. La Lombardia, infatti, ha scelto un approccio che si è basato principalmente sulla sua rete di servizi clinici, mentre il Veneto ha attuato una vasta strategia comunitaria che si è basata su una più solida rete sanitaria pubblica e sull'integrazione locale dei servizi.
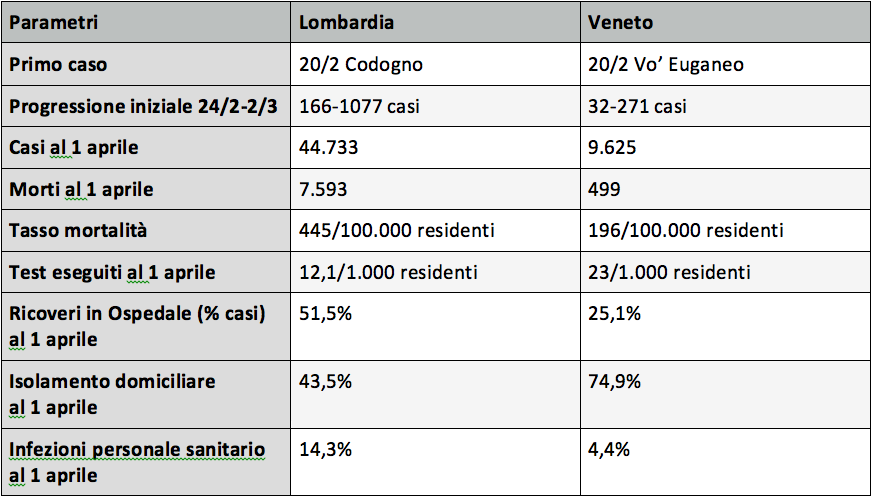
Abbiamo quindi messo a confronto i risultati nella gestione dell’epidemia in Lombardia e in Veneto nel periodo compreso tra il 24 febbraio e il primo aprile. Per farlo abbiamo ricavato i dati per il numeratore e il denominatore dalle fonti pubbliche italiane e calcolato le percentuali dei test effettuati su 1000, il numero dei casi su 100.000 (complessivi e per gli operatori sanitari), i decessi per 100.000, e la percentuale di casi ricoverati negli ospedali e nei reparti di terapia intensiva.
Caratteristiche demografiche e del sistema sanitario della Lombardia e del Veneto
La Lombardia ha una densità di popolazione più elevata rispetto al Veneto (420 abitanti per km quadrato, contro 270) e un prodotto interno lordo più elevato (34.221 euro, contro i 29.516 del Veneto nel 2016). Tuttavia, tutti gli 11 indicatori di benessere, compresa la salute, dell'Organizzazione per la Cooperazione e lo Sviluppo Economico (OCSE) sono praticamente identici nelle due regioni, così come l'età media (45,9 contro 45,4 anni) e l'aspettativa di vita (84 anni per entrambe). Le due regioni hanno aeroporti internazionali, sono fortemente coinvolte nel commercio internazionale e sono destinazioni turistiche e quindi hanno probabilmente rischi simili di esposizione ad agenti patogeni importati.
Anche il numero di posti letto ospedalieri per acuti su 1000 è praticamente identico (3,05 in Lombardia contro 3,01 in Veneto), mentre il numero di adulti per medico di base è leggermente superiore in Lombardia (1.400) rispetto al Veneto (1.342). Anche la spesa sanitaria pro capite è simile.
Nel settore della sanità pubblica, invece, le differenze sono molto maggiori: in Lombardia ci sono tre laboratori di sanità pubblica (circa 1 ogni 3 milioni di abitanti) mentre in Veneto sono 10 (circa 1 ogni 500.000persone). In Lombardia ci sono 8 dipartimenti di prevenzione sanitaria pubblica (1 ogni 1,2 milioni) contro i 9 del Veneto (1 ogni 500mila persone).
L'assistenza domiciliare è più diffusa in Veneto che in Lombardia, come dimostra la partecipazione all'Assistenza Domiciliare Integrata che fornisce servizi domiciliari ad anziani, disabili e persone con patologie croniche. Nel 2017, l'anno più recente per il quale sono disponibili i dati, il programma ha servito 3,5 persone ogni 100.000 in Veneto, contro meno della metà della Lombardia: 1,4/100.000.
L'approccio in Lombardia
Il primo caso in Lombardia è stato individuato il 20 febbraio a Codogno, un comune di 15.000 abitanti, che è stato messo in isolamento dal governo nazionale il 24 febbraio. Nell'arco di 7 giorni, dal 24 febbraio al 2 marzo, il numero di casi in Lombardia è aumentato di 6,5 volte, passando da 166 a 1077 (da 1,6 a 12/100.000 abitanti). All'inizio sono stati identificati rapidamente tre focolai.
Gli sforzi iniziali del sistema sanitario regionale si sono concentrati su tre obiettivi primari: la raccolta di dati per comprendere l'epidemiologia e modellizzare l’intervento, il potenziamento della capacità diagnostica e la promozione dell'assistenza ospedaliera. Ci si è sforzati anche di mettere in isolamento e rintracciare i contatti. Inoltre, è stata potenziata la forte rete regionale di terapia intensiva esistente. Sono state emanate linee guida per i medici di base per quanto riguarda la diagnosi, i test e il rinvio agli ospedali. La ricerca di infezioni è stata focalizzata sulle persone con sintomi (come da raccomandazione nazionale), la ricerca di contatti, i test a domicilio, l'assistenza e gli sforzi di follow-up sono stati ostacolati dalla rapida esplosione del numero di casi.
Nel conseguente approccio incentrato sul paziente, i medici, le cliniche ambulatoriali e i pronto soccorso sono stati in prima linea durante la pandemia. In assenza di altre opzioni, i pazienti sono stati inviati in ospedale, sovraccaricando le risorse umane e i letti esistenti e diluendo inevitabilmente la qualità delle cure. Sono stati identificati centri COVID-19 dedicati, ma a causa dell'enorme numero di casi, la segregazione degli ospedali si è rivelata impossibile. I centri di convalescenza per coloro che non avevano bisogno di cure acute, ma che avevano bisogno di un monitoraggio continuo non erano disponibili fino a settimane dopo l'inizio dell'epidemia.
L’approccio in Veneto
In Veneto i primi casi sono avvenuti a Vò Euganeo, un villaggio rurale di 3000 persone, il 20 febbraio. Come Codogno, la zona è stata messa in isolamento il 24 febbraio. Tra il 24 febbraio e il 2 marzo i casi in Veneto sono aumentati di 8,5 volte, passando da 32 a 271 (da 0,6/100.000 a 5/100.000).
Le autorità sanitarie del Veneto hanno individuato ospedali e convalescenziari destinati a occuparsi dei casi di COVID-19, hanno raddoppiato la capacità di terapia intensiva della regione e hanno ottenuto un numero adeguato di ventilatori. Hanno gradualmente trasferito i pazienti non COVID-19 dagli ospedali riservati all’epidemia verso gli ospedali di comunità più piccoli, riservati ai pazienti non COVID-19. Oltre a rafforzare la capacità di assistenza ai pazienti, tuttavia, sono state sviluppate e attuate anche misure di salute pubblica efficaci.
L’autorità sanitaria regionale (in coordinamento con i responsabili locali) ha attuato una strategia articolata sul territorio, che ha incluso un'ampia tracciatura dei contatti, test rapidi dei casi e della rete estesa dei contatti, quarantena e isolamento supervisionati, minimizzazione dei contatti tra operatori sanitari e il pubblico, sistemi informatici per una comunicazione rapida sulla diagnosi e la gestione dei casi e per il monitoraggio della disponibilità dei letti. Tutte le attività non essenziali per la salute pubblica sono state velocemente sospese ed è stata mobilitata una forza di oltre 750 operatori sanitari pubblici in tutta la regione.
Il confronto tra i due approcci è riassunto nella seguente tabella.
Che cosa ha fatto la differenza?
Anche se è troppo presto per giudicare il successo finale della risposta, l'approccio veneto basato sulla comunità sembra aver ridotto un'ampia gamma di esiti negativi. In Veneto, il tasso di casi, il tasso di mortalità e le infezioni degli operatori sanitari sono stati notevolmente inferiori rispetto alla Lombardia, nonostante gli sforzi coraggiosi e generosi dei tanti operatori dedicati per attivare e potenziare la loro vasta rete di assistenza centrata sul paziente.
Le differenze nella densità della popolazione e nei fattori sociali, così come il maggior numero di casi iniziali in Lombardia e il maggior numero di focolai iniziali, possono aver avuto un ruolo negli esiti. Tuttavia, l'organizzazione del sistema sanitario e la solidità dell'infrastruttura sanitaria pubblica sembrano aver avuto un ruolo importante nelle differenze di esiti finora osservate tra Lombardia e Veneto. Come affermato dai medici di uno degli ospedali più colpiti in Lombardia: "i sistemi sanitari occidentali sono stati costruiti intorno al concetto di assistenza centrata sul paziente, ma un'epidemia richiede un cambiamento di prospettiva verso un concetto di assistenza centrata sulla comunità".
La maggiore integrazione dei servizi sanitari e ospedalieri del Veneto a livello locale e la presenza di una forte infrastruttura sanitaria pubblica hanno favorito l'implementazione di un iniziale approccio comunitario, che si basava su solidi principi epidemiologici: test a tappeto, tracciamento dei contatti e limitazione del contatto con le strutture sanitarie, ove possibile attraverso team diagnostici mobili e un attento monitoraggio a domicilio. Il tutto facilitato da una rapida comunicazione attraverso un sistema informatico che collegava il laboratorio, i medici di base e le unità sanitarie pubbliche locali.
I test precoci ed estesi per diagnosticare COVID-19 nelle persone sospettate di contagio e nei loro contatti hanno probabilmente giocato un ruolo critico nella traiettoria e negli esiti del Veneto. Nella prima settimana, in Veneto il numero di accertamenti virologici, rispetto alla popolazione presente è stato di 2,7 volte superiore a quello della Lombardia, cosa che potrebbe aver fatto la differenza nel limitare l'iniziale diffusione. Inoltre, anche la definizione più ampia di “contatto”, che includeva la famiglia allargata, il lavoro e i contatti più occasionali, e la successiva verifica e l'isolamento di questi individui, hanno probabilmente contribuito in modo significativo alla riduzione precoce della diffusione di Sars-CoV-2.
L'approccio veneto di proteggere i medici di medicina generale nella comunità, privilegiando le visite telefoniche piuttosto che quelle di persona e utilizzando un'équipe sanitaria pubblica mobile per ottenere campioni e valutare le condizioni dei pazienti in monitoraggio domiciliare, sembra avere consentito alla regione di poter proteggere la salute dei professionisti e contribuito a limitare il loro ruolo nell'amplificazione della diffusione del virus nella comunità.
Gli ambulatori dei medici di medicina generale concentrano le persone anziane e quelle con condizioni di salute croniche. Anche se non è possibile dimostrare la trasmissione da parte dei medici di medicina generale ai loro pazienti, è evidente che molti medici in Lombardia sono stati infettati. Sulla base dei dati dell'anagrafe dei decessi correlati al COVID-19 tra i medici, realizzata dall'associazione nazionale dei medici e riportata in un registro internazionale, 17 medici elencati come MMG nella regione Lombardia sono deceduti al 1° aprile 2020, rispetto a zero in Veneto.
Gli ospedali come fattori di diffusione
La trasmissione nosocomiale sembra aver avuto un ruolo importante in Lombardia. Gli sforzi per tenere i pazienti di COVID-19 lontani dalle strutture sanitarie nel processo di diagnosi e fornire un follow-up a domicilio per i pazienti, laddove possibile, sembrano aver ridotto in Veneto il rischio di infezione per gli operatori sanitari. Qui, infatti, dove solo un quarto dei diagnosticati sono stati ricoverati in ospedale, meno del 5% dei casi riguarda gli operatori sanitari. In Lombardia, dove oltre la metà dei casi diagnosticati è stata ricoverata in ospedale, il valore corrispondente è stato del 14%. In Veneto, il tasso di infezione nel personale sanitario è stato quasi quattro volte superiore a quello del resto della popolazione, suggerendo chiaramente che si stava verificando una trasmissione nosocomiale, ma è stato molto più basso rispetto alla Lombardia, dove gli operatori sanitari avevano 19 volte più probabilità di essere infettati rispetto alla popolazione generale.
La natura esplosiva dell'epidemia in Lombardia ha rapidamente travolto gli sforzi iniziali per mantenere separate le strutture COVID-19, e si è reso necessario ricoverare le persone contagiate in ospedali che contenevano pazienti non COVID. Al contrario, la presenza di strutture dedicate a COVID-19 in Veneto nelle prime settimane dell'epidemia, che ha comportato il trasferimento di pazienti non soggetti a COVID in altre strutture per consentire la creazione di ospedali e centri di convalescenza specifici, può a sua volta aver contribuito a limitare l'infezione degli operatori sanitari e la diffusione nella comunità di pazienti vulnerabili non soggetti a COVID e dei loro visitatori. Questa strategia ha anche permesso agli operatori sanitari esposti di utilizzare in modo più efficiente ed efficace gli scarsi dispositivi di protezione individuale (DPI).
Inoltre, è stata documentata una forte contaminazione ambientale nei luoghi in cui vengono fornite cure ai pazienti COVID-19 e il mantenimento di una protezione adeguata a prevenire la trasmissione a pazienti non infetti può essere particolarmente difficile in ospedali sovraccarichi che hanno limitate forniture di DPI.
L'approccio basato sulla comunità in Veneto sembra essere associato a tassi di casi, ricoveri, decessi e infezioni negli operatori sanitari sostanzialmente ridotti rispetto all'approccio incentrato sul paziente in Lombardia. Certamente il nostro è uno studio osservazionale basato sull'esperienza di due sole regioni e, a causa di questa sua natura, è difficile trarre relazioni causali incontestabili. La Lombardia ha sperimentato una più rapida esplosione iniziale di casi, e se l'esordio fosse stato più lento, ci sarebbe stato, probabilmente, il tempo di organizzare e attuare più misure di salute pubblica per ridurre la trasmissione nella comunità.
Le nostre osservazioni suggeriscono, tuttavia, che l'impatto di COVID-19 può essere ridotto attraverso un forte ed esteso sforzo di sanità pubblica per confermare e isolare i casi e i contatti in modo tempestivo e per ridurre al minimo i contatti non necessari tra gli operatori sanitari e le persone contagiate attraverso test e un follow-up proattivo realizzati a domicilio. La descrizione dell’inizio dell’ondata epidemica e dei fattori associati alle sue dimensioni e dinamiche è importante per l’organizzazione delle capacità di sorveglianza e controllo nella fase in cui l’isolamento generalizzato, introdotto in Italia dal 12 marzo, verrà allentato. Imparare rapidamente dall’esperienza recente sarà cruciale.
Fonte: Nancy Binkin, Stefania Salmaso, Federica Michieletto, Francesca Russo, "Protecting our health care workers while protecting our communities during the COVID-19 pandemic: a comparison of approaches and early outcomes in two Italian regions, Italy, 2020". Medrxiv. https://www.medrxiv.org/content/10.1101/2020.04.10.20060707v1.article-metrics

