È stata descritta per la prima volta la possibilità di rigenerare un timo umano completo e funzionante, a partire da cellule staminali prelevate dall’organo maturo e fatte crescere sulla struttura extracellulare del timo di ratto. Una volta impiantato nei modelli murini, il timo rigenerato si è dimostrato in grado di consentire la maturazione dei linfociti T umani: un risultato fondamentale per lo studio dei meccanismi dell’immunità, e che apre la strada a nuove prospettive.
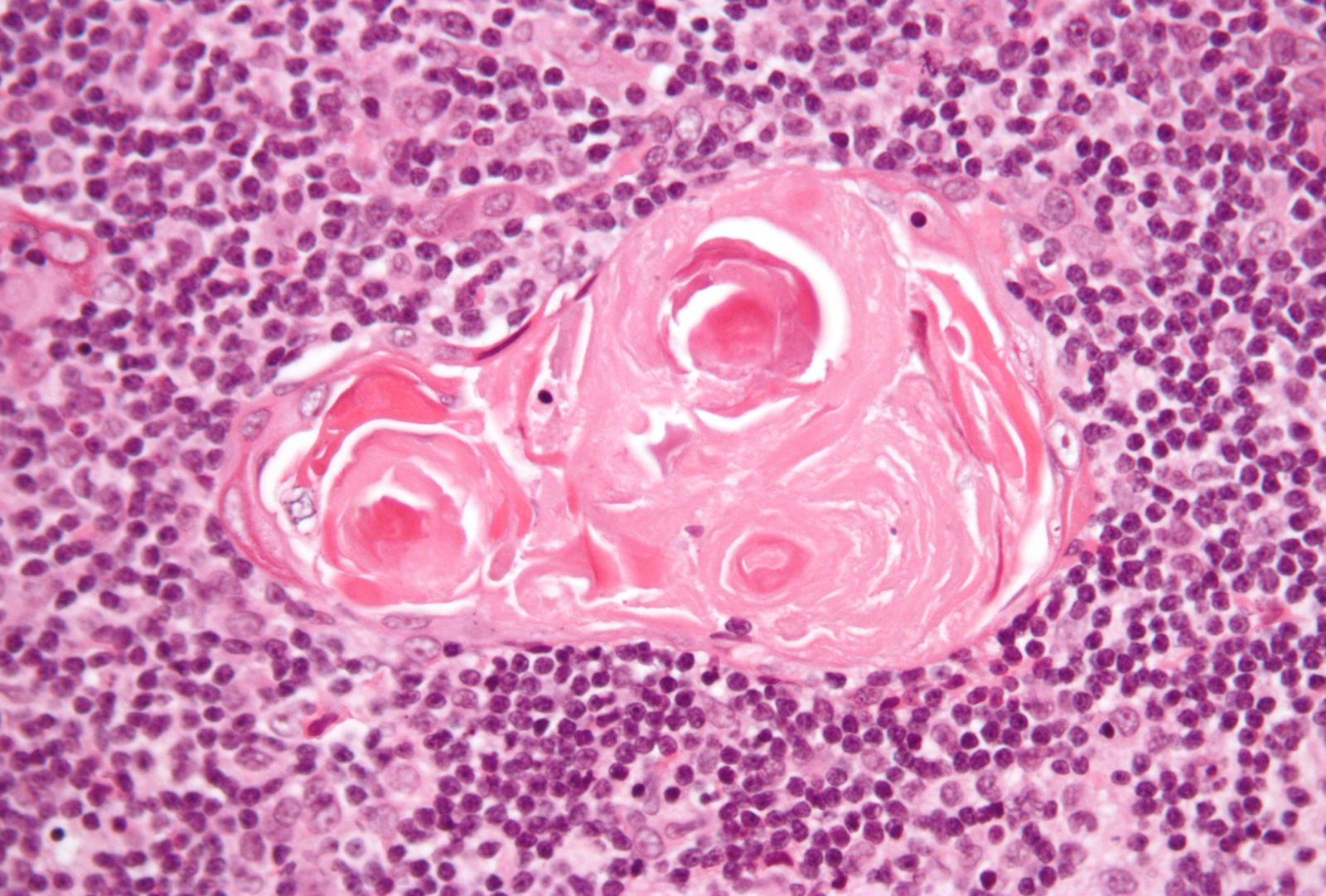
Nell'immagine: campione istologico di timo con un Hassell's body. Crediti: Nephron/Wikimedia Commons. Licenza: CC BY-SA 3.0
Un timo nuovo, umano e perfettamente funzionante: è quanto è riuscito a ottenere un gruppo internazionale di ricercatori, il cui lavoro è stato recentemente descritto su Nature Communications. Un risultato importante per diverse ragioni. Fornisce infatti, per la prima volta, un modello umano di un organo complesso, del quale approfondire alcuni dei meccanismi biologici alla base dell’immunità, e insieme apre la strada a nuove prospettive di trattamento.
Il ruolo del timo
Il timo è in un certo senso un organo meno “carismatico” di altri, e per il quale le conoscenze sono relativamente recenti. Mentre cuore e fegato, solo per fare esempio, hanno attirato interesse fin dall’antichità, i primi esperimenti sul timo sono stati condotti solo verso la fine dell’Ottocento. E tutt’oggi ha ancora aspetti poco chiari. Dai primi anni Sessanta sappiamo, però, che è fondamentale per la corretta maturazione e selezione dei linfociti T, componenti essenziali del nostro sistema immunitario. Sono una classe piuttosto vasta di cellule, alcune con funzioni regolatrici su altri elementi dell’immunità, altre in grado di riconoscere e indirizzare all’eliminazione le cellule infettate dei virus e le cellule tumorali.
«Nel timo, i linfociti T vengono “istruiti” a distinguere le cellule del nostro organismo (self) dagli elementi estranei (non self). Questo processo avviene durante la vita fetale: successivamente, i linfociti maturi migrano nella periferia del corpo e nei linfonodi, e il timo va incontro a un’involuzione», spiega Paola Bonfanti, ricercatrice del Francis Crick Institute di Londra e coordinatrice dello studio. «Anche per questa ragione non è stato facile capirne il ruolo, perché la rimozione nell’adulto è sostanzialmente priva di conseguenze. Ma esiste una condizione genetica, la sindrome di DiGeorge, nella quale i bambini nascono privi di timo (oltre ad avere difetti cardiaci e ghiandole paratiroidi assenti o poco sviluppate) e che determina gravi forme d’immunodeficienza, per cui senza trapianto di timo l’aspettativa di vita è estremamente ridotta».
Un organo complesso
Il compito del timo, quindi, è tutt’altro che banale. Come “insegna” ai linfociti a riconoscere il self dal non-self? Poiché il riconoscimento avviene sulla base degli antigeni, rappresentati da proteine (o parti di esse) presenti sulla membrana delle cellule, il timo fa in modo di esprimerli tutti, quasi fosse un’enciclopedia dei tessuti del corpo umano. «Il meccanismo, non del tutto noto, è detto promiscuous gene expression, e fa sì che nelle cellule del timo si trovino antigeni caratteristici, per esempio, del tessuto epatico insieme a quelle del rene», spiega ancora Bonfanti.
Ricostruire un timo significa quindi innanzitutto riprodurre cellule con questa capacità di esprimere antigeni molto diversi. Il compito è reso più difficile dalle caratteristiche strutturali dell’organo. Per crescere nel modo corretto, infatti, le cellule hanno bisogno dell’ambiente corretto: in altre parole, della struttura su cui maturare come fossero nel corpo umano. Anche se esistono diversi lavori su altri organi nei quali le cellule sono fatte crescere su strutture sintetiche, per riprodurre quanto più possibile la situazione reale servono organi decellularizzati, dei quali rimane quindi sono la matrice extracellulare, una sorta d’impalcatura di proteine. «Il problema è che il processo di decellularizzazione, che oggi si esegue abbastanza di frequente, di solito interessa organi con vasi grandi, attraverso i quali è relativamente semplice iniettare il liquido che elimina la componente cellulare, mentre il timo è formato da due lobi, ciascuno dei quali irrorato da vasi piccoli», spiega la ricercatrice.
Tutte queste caratteristiche hanno reso difficile la rigenerazione del timo, ed è per questa ragione che gli studi sull’organo finora hanno potuto basarsi solo su modelli murini chimerici, nei quali sono trapiantate nel topo cellule staminali ematopoietiche, ma che non ricreano del tutto la condizione umana.
Cellule e impalcature
Riuscire a rigenerare completamente l’organo ha quindi richiesto da una parte un complesso lavoro di microchirurgia che permettesse la decellularizzazione dell’organo (e questa componente è stata ottenuta dal ratto). Dall’altra, è stato necessario l’impiego di cellule particolari, staminali del timo prelevate da pazienti di giovane età che si erano sottoposti, per altre ragioni, a interventi di cardiochirugia. Si tratta di cellule che, pur non provenendo dal timo fetale, risultano ibride, cioè con caratteristiche dell’epitelio differenziato e del mesenchima embrionale, con maggiore capacità di differenziarsi.
«Abbiamo dimostrato che, fatte crescere sulla matrice del timo decellularizzato, queste cellule sono in grado di proliferare e differenziarsi andando a ricostruire l’organo, che mantiene le caratteristiche umane: per esempio, abbiamo osservato la formazione di strutture (i cosiddetti Hassall’s bodies), che non sono presenti nel ratto», spiega Bonfanti. «Ma, soprattutto, il timo umano così rigenerato è funzionante e permette la maturazione dei linfociti T. Abbiamo infatti trapiantato l’organo rigenerato in un modello murino umanizzato (quindi con cellule del sangue umane) e valutato la funzionalità dei linfociti T. Oltre a completare la maturazione, i linfociti esprimono le molecole che ne consentono l’attivazione contro un antigene. Per valutarne la funzionalità, li abbiamo stimolati in vitro, osservando così che sono in grado di proliferare e produrre le citochine necessarie al sistema immunitario; in altre parole si sono dimostrati in grado di attivarsi».
Un nuovo modello di studio
Questo lavoro è solo un primo passo, ma è un passo fondamentale e che apre prospettive importanti. «Poter rigenerare un tipo del tutto umano significa poter creare modelli che riproducano al meglio il sistema immunitario della nostra specie: sappiamo, per esempio, che nei modelli murini umanizzati la maturazione dei linfociti T avviene a bassa efficienza, mentre ora le cellule emopoietiche trapiantate potranno maturare in un organo della stessa specie», spiega Bonfanti. Ancora, lo studio dei tumori (contro i quali sono soprattutto i linfociti T ad agire) avviene di norma facendo crescere le cellule tumorali nel topo, che però risponde con il proprio sistema immunitario. Ora, invece, potrebbe essere possibile studiare i meccanismi di risposta con linfociti umani e maturati in un timo anch’esso umano. «In generale, la possibilità di rigenerare il timo ci offre grandi possibilità di studio di quest’organo e sui meccanismi dell’immunità».
A livello applicativo, la rigenerazione apre la strada allo studio del trattamento, per esempio, delle condizioni in cui il timo è assente alla nascita, particolarmente importante se si pensa che il trapianto non è semplice, non solo perché esistono a oggi solo due centri al mondo a praticarlo ma anche perché, inevitabilmente, comporta il trasferimento di alcuni linfociti T del donatore, per cui a seguito dell’intervento è necessario un trattamento immunosoppressivo. Ancora, poiché la rigenerazione del timo è stata compiuta con cellule progenitrici provenienti da un timo maturo, si può pensare che sia possibile rigenerarlo anche in età adulta, per esempio per aiutare a contrastare il declino del sistema immunitario legato all’invecchiamento (Scienza in rete ne aveva parlato qui). E poiché è nel timo che i linfociti imparano a riconoscere il self dal non self, e quindi a capire cosa attaccare, si può pensare a una regolazione sui meccanismi dell’immunità che faciliti i trapianti d’organo.
Naturalmente si tratta di prospettive future e la strada per arrivarci è ancora lunga. Ora, i ricercatori dovranno soprattutto approfondire le caratteristiche dell’organo rigenerato: «Il prossimo passo sarà probabilmente usare queste cellule per vedere come rispondono a infezioni virali e tumori, e come agiscono nella regolazione del sistema immunitario», conclude Bonfanti.

