Sono oltre una dozzina i vaccini contro Covid-19 su cui i i ricercatori stanno attualmente lavorando: in quest'articolo, Luca Savarino (Università del Piemonte Orientale), Guido Forni (Accademia Nazionale dei Lincei) e Paolo Vineis (Imperial College) fanno il punto sulle loro caratteristiche, ma anche sugli effetti che la "corsa al vaccino" ha avuto sui tempi e le fasi della sperimentazione in diversi Paesi del mondo, per concludere con alcune importanti considerazioni etiche sull'eventualità di un obbligo vaccinale.
Crediti immagine: People photo created by 8photo - www.freepik.com
Al momento attuale, oltre una dozzina di vaccini contro il virus SARS-CoV-2 sono in sperimentazione sull’uomo. Solo pochi tra questi sono stati preparati seguendo tecnologie “tradizionali”, già ben collaudate con numerosi altri vaccini, cioè partendo dal virus che viene reso incapace di riprodursi (inattivato) o che è in grado di causare solo una malattia molto lieve (attenuato). La sperimentazione sui vaccini tradizionali di questo tipo è portata avanti principalmente da alcuni enti di ricerca in Cina e in India.
Al contrario, la maggior parte dei vaccini messi a punto per prevenire la Covid-19 sono creati utilizzando sequenze di RNA o di DNA che codificano parti del virus SARS-CoV-2 (WHO, 2020). In certi casi, la sequenza di RNA viene introdotta all’interno di una piccolissima vescicola lipidica (tecnicamente, dentro un liposoma) oppure dentro all’involucro di virus (adenovirus, virus del morbillo, virus della stomatite vescicolare…). Una volta inoculati in un essere umano, questi involucri permettono alla sequenza di RNA di entrare nelle cellule che, sulla base dell’informazione contenuta nell’RNA, producono la proteina verso cui si intende vaccinare (Callaway, 2020).
Sono numerosi i vaccini anti Covid-19 in sperimentazione sull’essere umano che sono stati messi a punto con questa tecnologia negli Stati Uniti, in Inghilterra, in Cina, in Russia e in Italia. Ognuno di questi differisce dagli altri per quanto riguarda la sequenza di RNA o il tipo di involucro in cui questa viene inserita. Altri vaccini, tra cui alcuni in sperimentazione negli Stati Uniti, in Svezia e in Italia, sono basati su sequenze di DNA (plasmidi) che codificano parti del virus SARS-CoV-2: in questi casi si inocula il DNA nudo, senza involucri, associato o meno con una brevissima scossa elettrica locale (elettroporazione). Altri vaccini sono basati sulla produzione in laboratorio, con la tecnologia del DNA ricombinante, di frammenti delle proteine del virus SARS-CoV-2 (Fig. 1).
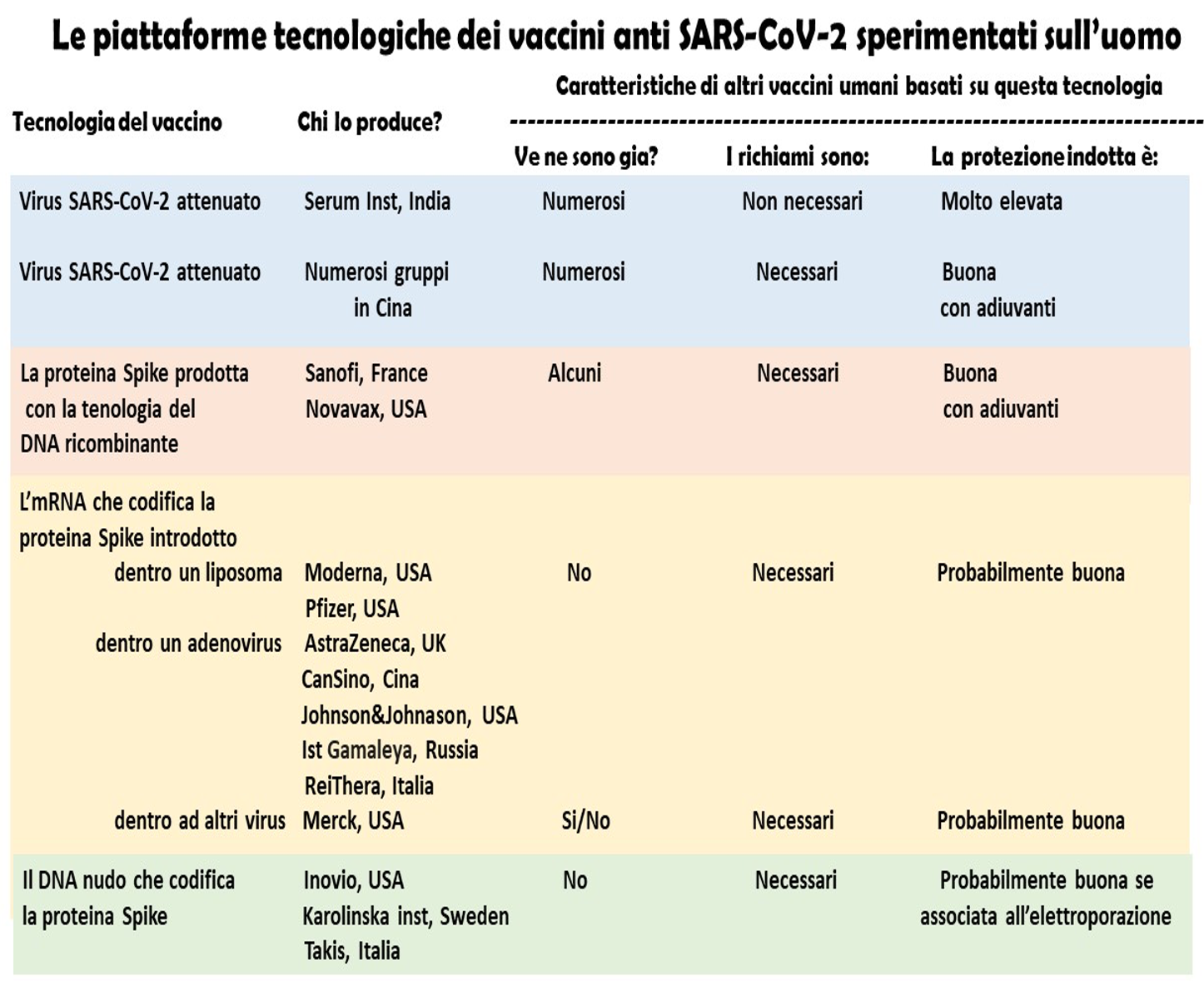
Figura 1. Le principali tecnologie utilizzate per creare vaccini anti Covid-19 in sperimentazione sull'uomo. La messa a punto di questi vaccini segna un cambiamento radicale nella tecnologia della vaccinazione: la maggior parte dei progetti si basa su manipolazioni genetiche. Anche la produzione della proteina Spike viene realizzata sfruttando queste tecnologie. Tratta da: WHO, 2020 e Le TT et al, Evolution of the COVID-19 vaccine development landscape, Nature Drug Discovery, 2020
La stragrande maggioranza dei vaccini a RNA o a DNA sono basati su sequenze che codificano forme, più o meno variate, della proteina Spike intera o suoi frammenti. Questa proteina, presente sull’involucro del virus SARS-CoV-2, ha un ruolo fondamentale nel permettere al virus di infettare le cellule umane. Piccole variazioni della proteina Spike codificata dai vaccini a RNA o DNA, oppure della proteina prodotta in laboratorio, possono rendere il vaccino più o meno efficace nell’indurre una memoria immunitaria protettiva (Acad Naz Lincei, 2020a).
La sperimentazione del vaccino in tempo di pandemia
Comunemente, lo sviluppo di un vaccino procede lentamente: dopo la sperimentazione sugli animali (Fase 1) si passa a valutare il vaccino su un piccolo gruppo di volontari (Fase 2) e infine a valutarne l’efficacia protettiva stimando l’incidenza della malattia in un ampio gruppo di persone vaccinate e non vaccinate (Fase 3). Ancora, dopo che il vaccino è entrato in commercio, è fondamentale valutare negli anni successivi l’impatto che l’introduzione del vaccino ha sull’incidenza e sulla gravità della malattia nella popolazione (Forni et al, 2020).
La drammaticità dei problemi medici, sociali ed economici associati alla pandemia di Covid-19 sta facendo assumere allo sviluppo del vaccino tempi accelerati e modalità diverse (Lurie et al, 2020). Se grandi risorse economiche e sviluppi tecnologici hanno permesso di accelerare la progettazione del vaccino e la conclusione delle Fasi 1 e 2, la realizzazione della Fase 3 richiede comunque tempi lunghi che non è possibile comprimere.
In modo molto provocatorio, a fronte delle necessità poste dalla pandemia, la Russia ha deciso di approvare e mettere in produzione il vaccino messo a punto dall’Istituto Gamaleya saltando la Fase 3: l’efficacia reale della protezione indotta da quel vaccino sarà valutata solo dopo che esso sia stato somministrato a una ampia fascia della popolazione. Questo “salto” della Fase 3, che costituisce un precedente per vari motivi inquietante, ha permesso alla Russia di dichiararsi la vincitrice della “corsa al vaccino”, fatto che sta assumendo importanti valenze geopolitiche. Non solo la Cina ha iniziato a vaccinare fasce della popolazione prima che la Fase 3 relativa a quei vaccini sia conclusa, ma anche la Food and Drug Administration (FDA) degli Stati Uniti sta approvando procedure di emergenza per rendere disponibili due diversi vaccini anti Covid-19 prima che la Fase 3 sia terminata (Kaplan et al, 2020).
Al contrario, l’importanza assoluta di procedure di valutazione corrette, ampie e accurate è stata recentemente rimessa in evidenza dall’incidente (un grave effetto collaterale che potrebbe essere collegato con il vaccino) che ha portato alla sospensione temporanea di un vasto studio clinico di Fase 3 in corso in Inghilterra e negli Stati Uniti (Robbins et al, 2020).
Ingenti finanziamenti da parte dell’Objective Warp Speed, il piano del governo statunitense per accelerare la produzione dei vaccini, hanno permesso di avviare la produzione dei vaccini prima che la loro efficacia venga dimostrata. Il rischio di stare producendo qualcosa di non utile è compensato dalla possibilità di poter iniziare a offrire ai cittadini americani un vaccino prima di novembre 2020: anche in questo caso, valutazioni di stampo politico ed elettorale si sovrappongono a considerazioni di ordine medico ed epidemiologico.
Questi oltraggi a prassi che hanno preso forma negli anni, in seguito a numerose esperienze positive e negative nella messa a punto dei vaccini, sono collegati al problema della valutazione reale dell’efficacia dei nuovi vaccini anti Covid-19. I tentativi dell’Organizzazione Mondale della Sanità (OMS) di definire una serie di obiettivi di efficacia (end points) comuni ai nuovi vaccini (Fig. 2) e alla realizzazione di studi clinici per valutarne comparativamente l’efficacia sembrano non avere troppo successo e saranno seguiti principalmente dagli otto progetti di vaccino finanziati dalla Coalition for Epidemic Preparedness Innovations (CEPI) (Le et al, 2020).
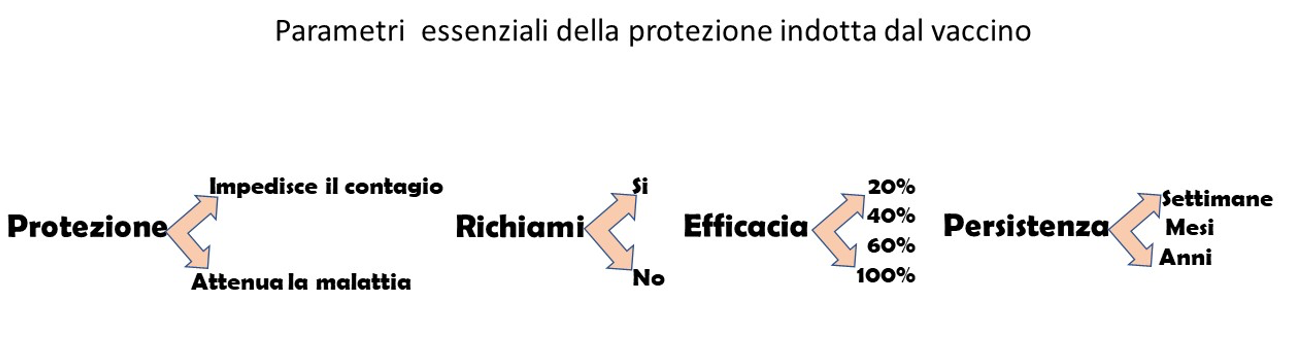
Figura 2. Gli aspetti principali della protezione indotta da un vaccino che devono essere stimati per poter valutare quale vaccino possa essere utile per la popolazione e quale sia il costo della campagna di vaccinazione
I sette vaccini finanziati dal governo degli Stati Uniti nel programma Objective Warp Speed saranno valutati comparativamente tra loro utilizzando criteri non identici a quelli degli otto precedenti e dovranno raggiungere obiettivi minimi che sono più severi di quelli per i vaccini che dovranno essere approvati dall’Unione Europea. Il fatto, poi, che numerosi progetti intendano procedere autonomamente alla valutazione dell’efficacia del loro vaccino renderà, per molti anni, difficile sapere se c’è un vaccino migliore degli altri (Acad Naz Lincei, 2020b). Il concetto stesso di un vaccino migliore sarà complesso da definire: se da una parte è prevedibile che la maggior parte dei vaccini conferisca una protezione analoga, è possibile che piccole differenze tecnologiche nella progettazione e nella via di somministrazione del vaccino (iniezione intramuscolare, inoculazione intradermica, somministrazione per bocca, insufflazione nel naso, numero dei richiami…) possano rendere alcuni vaccini particolarmente efficaci nel proteggere particolari fasce della popolazione (bambini, anziani…), nel proteggere verso alcuni aspetti delle complicazioni della Covid-19 o verso quelle mutazioni del virus che potrebbero permettergli di sfuggire ad alcune risposte immunitarie (Forni e Tagliabue, 2020).
Da un punto puramente utilitaristico, le probabilità che i nuovi vaccini che hanno raggiunto la Fase 3 siano pericolosi sono molto inferiori alla probabilità che possano conferire alla popolazione una significativa protezione, in specie se saranno resi disponibili al più presto e in grande quantità. Molti aspetti della “corsa” al vaccino anti Covid-19 partono da considerazioni analoghe, anche se solo paesi poco democratici le hanno rese così esplicite. Come già nel caso delle tecnologie di tracciamento del contagio, anche riguardo ai vaccini potrebbe sembrare che, per gestire una pandemia, il decisionismo dei paesi autoritari sia maggiormente efficace delle procedure formali adottate dai paesi democratici.
È evidente tuttavia, il pericolo che considerazioni legate all'emergenza sanitaria o, peggio ancora, a logiche di stampo geopolitico conducano a trascurare alcuni principi e metodi ormai consolidati in sanità pubblica (Jiang, 2020). Non è un caso che l'atteggiamento del Presidente Trump sia spiegabile con il fastidio di parte del suo elettorato per le supposte lungaggini burocratiche di organismi sovranazionali come l'OMS, ma anche con la competizione nei confronti dei metodi decisionisti e sbrigativi dei governi di Mosca e di Pechino. In questo senso, è comunque ragionevole ribadire la non opportunità di procedere rapidamente a vaccinare senza considerare gli effetti collaterali e la reale efficacia protettiva del nuovo vaccino.
Aspetti etici
Se si considerano tutti gli elementi di incertezza sin qui elencati – le modalità e le tempistiche della sperimentazione, l’efficacia dei diversi tipi di vaccino, la durata dell’immunità e i tempi di produzione affinché il vaccino stesso possa essere disponibile in quantità sufficienti per tutti coloro che ne hanno bisogno – una discussione riguardo alla eventuale obbligatorietà di un vaccino anti Covid-19 è quantomeno prematura. Nonostante ciò, si può ipotizzare una discussione in astratto sull'obbligatorietà di una quantità di vaccino sufficiente per tutta la popolazione italiana. Gli argomenti a favore, che presuppongono la certezza di una ragionevole e documentata efficacia del vaccino, fanno leva in primo luogo sulla tutela della salute pubblica (e in particolare delle persone più suscettibili agli effetti più dannosi della malattia), e in secondo luogo sulla mitigazione delle conseguenze sull'economia di una maggiore durata dell'emergenza Covid-19. Entrambi gli argomenti hanno una valenza molto elevata, in quanto l’obbligatorietà del vaccino potrebbe portare a una rapida e drastica riduzione sia delle sofferenze umane sia degli angosciosi problemi socio-economici causati dalla pandemia.

Figura 3. Alcuni parametri su cui, tra qualche tempo, si dovrà articolare la valutazione dell'obbligatorietà del vaccino anti Covid-19
Si può ipotizzare che, soprattutto nel contesto di Paesi non democratici, l’imposizione risulterebbe molto efficace. Nel contesto delle democrazie occidentali, invece, l’efficacia di una misura di sanità pubblica va misurata anche in base al grado della sua accettabilità sociale. In questo senso, gli argomenti contrari all’imposizione di una vaccinazione obbligatoria ci sembrano maggiori e più ragionevoli. In primo luogo, l’imposizione di un comportamento per legge richiede che questo comportamento sia assolutamente necessario a raggiungere il fine desiderato (l'immunità di gregge). È possibile (o almeno argomentabile) che per raggiungere questo fine sia sufficiente raccomandare e propagandare la vaccinazione ai cittadini, anziché obbligarli.
In secondo luogo, occorre considerare il problema delle possibili controindicazioni ed effetti collaterali della vaccinazione. Si può sospettare che la velocità con cui viene saggiato e prodotto il vaccino possa far sì che la sua sicurezza non sia così elevata come nel caso di altri vaccini (Jiang, 2020). Se così fosse, sarebbe opportuno lasciare ai singoli individui la facoltà di scegliere se sottoporsi al trattamento. Quando le informazioni saranno disponibili, la sicurezza dei vaccini potrà essere dimostrata, ma solo per i pochi mesi della sperimentazione (Thomas et al, 2020): le ditte produttrici non intendono farsi carico di eventuali effetti collaterali che si manifestassero anni dopo la somministrazione. Da qui la richiesta di essere liberate da responsabilità civili e penali per effetti collaterali molto tardivi. Nel caso in cui il vaccino fosse reso obbligatorio, sarebbe quindi lo Stato che dovrebbe assumersi questa responsabilità, sul piano etico ma anche su quello giuridico.
In terzo luogo, quando si parla di obbligo ci si riferisce a un vaccino o a più vaccini? L'Italia si è impegnata (ragionevolmente) con il vaccino Astra Zeneca, ma, come riportato più sopra, esiste una serie di vaccini in competizione, sia totalmente italiani che stranieri. Molti di essi sono varianti minori di quello dell'Astra Zeneca, altri sono totalmente diversi. L'eventuale obbligo riguarderebbe il vaccino scelto dall'Italia, e ciò avverrebbe necessariamente prima di avere la possibilità di un paragone? Se qualcuno desiderasse vaccinarsi con quello russo? Oppure, con la sola proteina Spike e non con un OGM? Oppure con un virus inattivato, avvalendosi dell'esperienza su vaccini analoghi, messi a punto per altre cento diverse malattie? Per ottemperare ad un eventuale obbligo, ci si dovrebbe vaccinare solo col vaccino legalmente accettato e reso obbligatorio? E se, invece, si permettesse di scegliere, quali sarebbero i controlli sugli altri vaccini?
È possibile che il vaccino prescelto possa essere fornito gratuitamente o a basso costo, mentre gli altri (comunque registrati nell'EU) potrebbero essere acquistati privatamente e accettati con valore legale. Si tratta di un problema per ora puramente teorico, ma di cui occorrerà tener conto qualora si decidesse di imporre il vaccino per legge.
Un quarto argomento, che lascia dei dubbi sulla obbligatorietà di uno specifico vaccino, è relativo al tipo di memoria immunitaria che esso potrebbe indurre. Anche quando la memoria acquisita sembra svanire, potrebbe persistere una condizione particolare, analoga a ciò che in gergo gli immunologi chiamano original antigenic sin, vale a dire un tipo di risposta che tende a riapparire anche quando la persona riceve un vaccino diverso. L'inoculo di un primo vaccino potrebbe indurre una risposta poco efficace che sarebbe difficile da correggere inoculando successivamente un vaccino più efficace. Da qui la cautela nella sperimentazione dei vaccini e il lungo periodo di osservazione che di solito precede la commercializzazione (o l'abbandono) del progetto.
Qui, però, il tempo non c'è, la pandemia insiste e i vaccini hanno acquisito un valore politico, addirittura geopolitico. Ritorsioni legali contro i danni di una vaccinazione imposta potrebbero essere numerosi e assumere anche essi un (improprio) valore politico.
Un ultimo punto è relativo all'accettabilità sociale della vaccinazione obbligatoria. Il vaccino scelto dall'Italia, e le analoghe varianti in Russia, USA e Cina, sono OGM. Un paese che ancora oggi proibisce lo studio degli OGM in agricoltura e che reclamizza sull'imballo di molti prodotti alimentari il fatto che siano privi di OGM, poi obbligherebbe – una o più volte (quanti saranno i richiami necessari)? – non a mangiare, ma addirittura a inocularsi un organismo geneticamente modificato.
In realtà, a oggi, le questioni rilevanti sembrano altre. Come rilevato dal Ministro Speranza nei giorni scorsi (la Repubblica, 6 settembre 2020) la questione principale non è se vaccinare obbligatoriamente tutti, ma, di fronte a una disponibilità di vaccino che inizialmente sarà giocoforza limitata, chi vaccinare prima e chi dopo. Già in passato, vari Stati hanno messo a punto piani di vaccinazione in caso di pandemia. Per esempio, in occasione dell’emergenza del virus dell’influenza aviaria (A/H5N1) in Italia venne elaborato un piano che prevedeva l’offerta dell’eventuale vaccino agli addetti ai servizi essenziali oltre che alle persone appartenenti alle categorie a rischio di complicanze. Questo piano, rivisto nel 2009, quando emerse un virus A/H1N1 di origine suina, prevedeva di proteggere gli anziani - che sono a rischio di sviluppare la malattia in forma grave - e i bambini, in parte per proteggerli ma anche per bloccare la circolazione del virus (Forni et al, 2020).
Considerazioni analoghe valgono per la Covid-19. Il Ministro Speranza sostiene che il personale sanitario e gli anziani a rischio, in particolare nelle RSA, dovrebbero avere la priorità (La Stampa, 12 agosto 2020). In effetti, è vero che il personale sanitario è stato maggiormente contagiato di altri, ma è altrettanto vero che, in proporzione, la mortalità è stata inferiore ad altre categorie di persone (individui affetti da multimorbilità, ospiti di RSA). Non vanno dimenticate poi le categorie di lavoratori socialmente indispensabili che in caso di nuovi lockdown verrebbero sottoposti - come già è stato - a un rischio maggiore rispetto ad altre categorie di persone. E non è chiaro come la questione anagrafica si intrecci con quella dell'individuazione di specifiche categorie sociali e professionali a rischio.
Già da queste sommarie considerazioni dovrebbe essere chiaro che, al fine di stabilire un ordine di priorità socialmente accettabile nell'accesso alla vaccinazione, fondato su criteri universalistici di equità e di giustizia distributiva, non basta affidarsi al senso comune ma è necessario elaborare una riflessione etico-politica fondata su una serie di principi razionalmente argomentabili.
Una seconda questione, che chiama in causa problemi di equità altrettanto rilevanti della prima, riguarda la distribuzione del vaccino a livello globale. Lasciare la possibilità a singole entità territoriali di opzionare a pagamento ingenti quantità di vaccino per distribuirle ai propri cittadini è palesemente iniquo. Secondo alcuni, però, proprio l’inarrestabile fretta predatoria verso le prime dosi di vaccino potrebbe portare a coprire in breve tempo la necessità delle nazioni più affluenti, permettendo, in tempi relativamente brevi, un'equa distribuzione del surplus dei vaccini alle nazioni meno ricche (Acad Naz Lincei, 2020b). Secondo altri, un fattore centrale nei processi decisionali riguardo alla distribuzione globale delle quote di vaccino dovrebbe essere l’etica (Ezekiel, 2020).
Se assumiamo che sia valida quest’ultima tesi, si pongono due problemi. Il primo problema è di tipo politico e giuridico e riguarda le istituzioni che concretamente dovrebbero farsi carico di tale funzione redistributiva. Una distribuzione controllata a livello sovranazionale regolata dall'OMS sarebbe certamente auspicabile, ma è lecito chiedersi se l’OMS sia in grado di esercitare una funzione simile. Nel corso dell’epidemia di H1N1 del 2009, le nazioni ricche monopolizzarono l’acquisizione del vaccino, e oggi il sovranismo conduce ad atteggiamenti protezionistici se non predatori (Acad Naz Lincei, 2020b). Solo gli otto progetti di vaccino finanziati dal CEPI fanno parte del progetto COVAX (GAVI, 2020), una collaborazione guidata da CEPI, Gavi e l'OMS che mira a fornire due miliardi di dosi di vaccino per un equa distribuzione nei Paesi del mondo entro la fine del 2021 (Le at al, 2020). Gli attacchi diretti da parte dell’amministrazione statunitense, e indirettamente da parte di quella Russa, hanno notevolmente indebolito il prestigio dell’OMS. I piani di equità riguardo alla distribuzione dei vaccini anti Covid-19 cozzano contro un nazionalismo predatorio delle nazioni più ricche, che in questo momento difficilmente riuscirebbero a sostenere una politica di equa distribuzione del vaccino nel mondo, rinunciando in parte alla sicurezza della propria nazione.
Un ulteriore problema riguarda i principi attraverso cui dovrebbe avvenire la redistribuzione. In maniera molto sommaria, ci si può chiedere se ciascun paese dovrebbe ricevere una quantità di vaccino proporzionale alla quantità dei suoi cittadini, o se l’azione redistributiva ideale debba essere guidata da considerazioni più complesse, non solo di carattere epidemiologico (la diffusione della Covid-19), ma anche di tipo sociale ed economico, per esempio il numero di anziani o di indigenti (Ezekiel, 2020).
Per concludere, è nostro parere che l'obbligatorietà di un vaccino, e in specie di un vaccino così recente, sia inaccettabile e fonte di grandi reazioni sociali e politiche. Si dovrebbe, invece, cercare di rendere allettante l'essere vaccinati, e probabilmente questo è possibile. Con un'“intelligente non obbligatorietà” si potrebbe ottenere una buona, accettabile, copertura vaccinale. In Francia si prevede che oltre il 50% della popolazione rifiuterà il vaccino e le quote della popolazione USA che, uno o due mesi or sono, erano contrarie al vaccino apparivano molto alte (Cornwall, 2020; Ball, 2020; Wadman, 2020).
Ma il disastro attuale provocato dall pandemia di Covid-19 negli USA potrebbe aver cambiato le cose. Insomma, lo Stato potrebbe investire anche in una buona promozione del vaccino quando questo diverrà disponibile: ciò potrebbe essere più efficace di un’imposizione.
Referenze
Accad Naz Lincei, 2020a, COVID-19 vaccines: June 2020 report, https://www.lincei.it/it/article/covid-19-vaccines
Accad Naz Lincei, 2020b, Accesso equo ai vaccini, https://www.lincei.it/it/article/accesso-equo-ai-vaccini
Ball, P, Anti-vaccine movement might undermine pandemic efforts, Nature 2020, 581:251
Callaway E, The race for coronavirus vaccines: a graphical guide, Nature 2020, 589:576
Cornwall W, Just 50% of Americans plan to get a COVID-19 vaccine. Here’s how to win over the rest, Science, 2020, https://www.sciencemag.org/news/2020/06/just-50-americans-plan-get-covid...
Ezekiel JE et al, An ethical framework for global vaccine allocation, Science, 3 Sept. 2020, https://science.sciencemag.org/content/early/2020/09/02/science.abe2803?...
Forni G e Tagliabue A, Vaccino COVID-19: chi decide, chi rischia e chi paga, Huffpost 2020, https://www.huffingtonpost.it/entry/vaccino-covid-19-chi-decide-chi-risc...
Forni G et al, I vaccini fanno bene, La Nave di Teseo, Milano, 2020
GAVI, 2020, https://www.gavi.org/covid19/covax-facility
Jiang S, Don’t rush to deploy COVID-19 vaccines and drugs. Nature 2020, 579:321
Kaplan S et al, C.D.C. Tells States How to Prepare for Covid-19 Vaccine by Early November, The NY Times, 2020, https://www.nytimes.com/2020/09/02/health/covid-19-vaccine-cdc-plans.htm...®i_id=130982167&segment_id=37354&user_id=e8a6402948ff113208a6f19d9e3e4979
Le TT et al, Evolution of the COVID-19 vaccine development landscape, Nature Drug Discovery, 2020, https://www.nature.com/articles/d41573-020-00151-8
Lurie N et al, Developing COVID-19 vaccines at pandemic speed, New Engl J Med 2020,382:1969
Nuffield Council on Bioethics, “Policy briefing: Key challenges for ensuring fair and equitable access to COVID-19 vaccines and treatments,” press release, 29 May 2020; https://bit.ly/3b6r62D
Robbins R et al, AstraZeneca Covid-19 vaccine study put on hold due to suspected adverse reaction in participant in the U.K., STAT, 2020, https://www.statnews.com/2020/09/08/astrazeneca-covid-19-vaccine-study-p...
Thomas K et al, Pharma Companies Plan Joint Pledge on Vaccine Safety, The NY Times 2020, https://www.nytimes.com/2020/09/04/science/covid-vaccine-pharma-pledge.h...
Wadman M, Vaccine opponents are gaining in Facebook ‘battle for hearts and minds,’ new map shows, Science 2020, https://www.sciencemag.org/news/2020/05/vaccine-opponents-are-gaining-fa...
WHO, 2020, https://www.who.int/publications/m/item/draft-landscape-of-covid-19-cand...

